5 dôležitých faktov o verejných výdavkoch na lieky
25. marec 2026
Verejné výdavky na lieky na Slovensku rýchlo rastú, no o tom, ako sa míňajú, vieme prekvapivo málo. Prinášame päť kľúčových zistení, ktoré môžu verejnú diskusiu posunúť vpred.
Verejné výdavky na nové inovatívne lieky po období stagnácie v posledných rokoch prudko rastú, keďže do systému vstúpilo množstvo drahých liekov. O tom, čo majú nové lieky pacientom priniesť, aké lieky ešte chýbajú a koľko ešte budú stáť sa však verejnosť nemá ako dozvedieť. Verejné informácie o prioritách, cieľoch či stratégii v liekovej politike prakticky neexistujú. Jedinou výnimkou sú články poukazujúce na nedostupnosť konkrétnych liekov, ktoré nie sú na Slovensku preplácané z verejných zdrojov.
V revízii výdavkov na lieky sme sa bližšie pozreli na proces rozhodovania o tom, ktoré lieky budú preplácané z verejných zdrojov. V tomto blogu prinášame krátky sumár 5 zistení z revízie, ktoré by si zaslúžili miesto vo verejnej diskusii.
1. Výdavky na lieky rýchlo rastú kvôli novým liekom
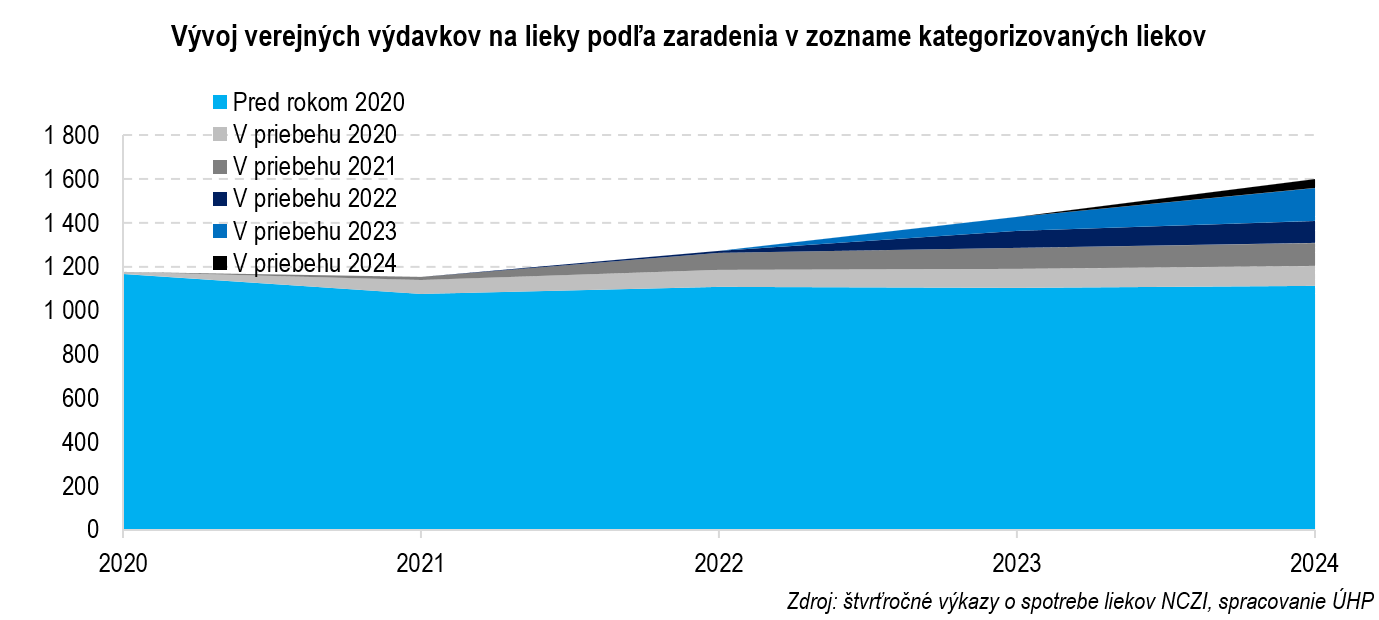
Výdavky na lieky sú významnou položkou verejných výdavkov a od roku 2019, kedy sa pohybovali okolo 1 mld. eur, výrazne rastú. Najrýchlejšie rástli do roku 2024, kedy sa zvýšili o viac ako polovicu. Na rok 2026 je v rozpočte alokovaných už takmer 1,8 mld. eur, čo je viac ako na vysoké školstvo (1,4 mld. eur), kultúru (1,5 mld. eur) či životné prostredie (1,7 mld. eur).
Možno prekvapivo za rastom obálky nie je vyššia spotreba, ani inflácia. Keby sme po roku 2019 do systému nevpúšťali nové lieky, výdavky by zrejme nerástli. Na rozdiel od tovarov a služieb cena lieku v čase nestúpa, ale klesá. Ich ceny sú totiž regulované a výrobcovia si ich nevedia navyšovať o infláciu. Príchod nových generických či biosimilárnych liekov spolu s medzinárodným referencovaním tlačia cenu v čase nadol.
Výdavky rastú najmä kvôli novým inovatívnym liekom hradeným z verejného zdravotného poistenia. Ich vstup do systému umožnili liekové novely z rokov 2018 a 2022, keď sme trh otvorili novým, ale aj drahým liekom za milióny eur ročne.
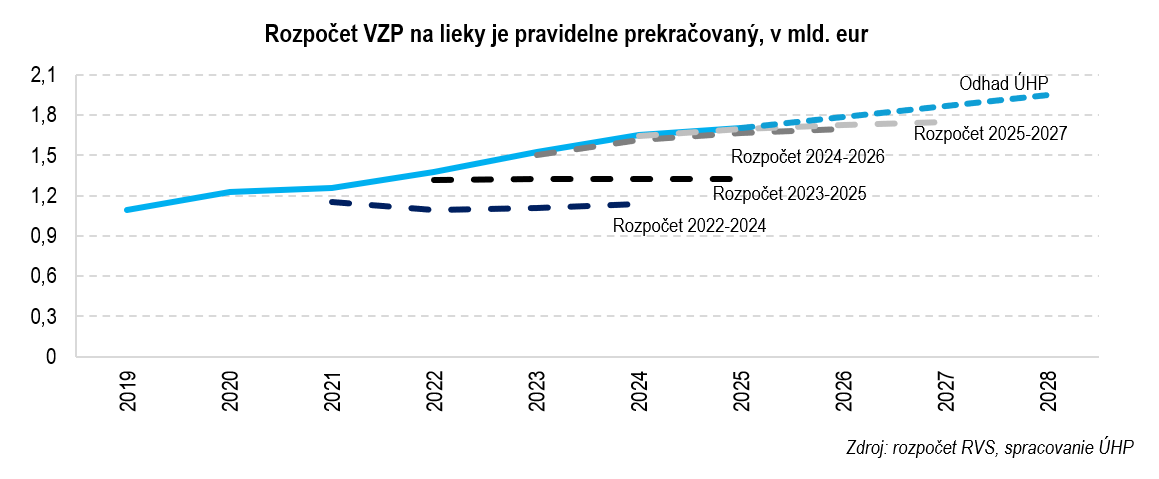
2. Výdavky na lieky opakovane prekračovali rozpočet
Okrem rastu výdavkov sme od roku 2022 aj svedkami opakovaného prekračovania rozpočtu. V roku 2022 sme si naplánovali výdavky vo výške 1,09 mld. eur, avšak realita bola o 287 mil. eur vyššia. O túto sumu bol navýšený rozpočet aj na rok 2023, no napriek tomu bol znovu prekročený o 196 mil. eur. Aj zákon pritom vyžaduje, aby do systému nevstupovali nové lieky, ak na nich nie sú dostatočné zdroje v rozpočte.
Ak chceme slovenským pacientom zabezpečiť modernú liečbu, rastu výdavkov na lieky sa nevyhneme. Musí s tým však počítať aj rozpočet. Jeho prekračovanie totiž znamená škrtanie v iných oblastiach zdravotníctva. Verejné zdroje sú obmedzené, preto úhrada liekov pre jednu skupinu pacientov často znamená menej personálu, pomalšie obnovovanie techniky, či menej vyšetrení pre iných pacientov.
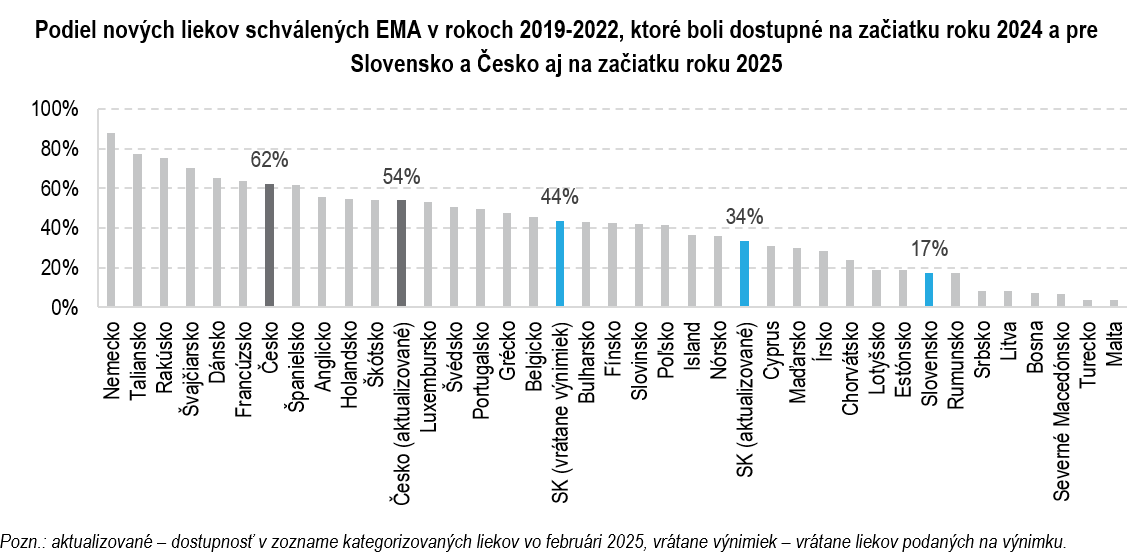
3. Napriek rastu výdavkov v skutočnosti nevieme, či už sú dostupné najpotrebnejšie lieky
Ak si o niečom v súvislosťami s liekmi prečítate v novinách, bude to pravdepodobne o nízkej dostupnosti inovatívnych liekov. Často sa však argumentuje štatistikou, ktorá má svoje obmedzenia.
Konkrétne ide o dostupnosť nových liekov zo začiatku roka 2024, ktoré boli schválené liekovou agentúrou EMA v rokoch 2019 – 2022. Proces úhrady liekov sa medzi krajinami výrazne líši – napríklad v Nemecku môžu nové lieky vstúpiť na trh prakticky automaticky a až následne sú prehodnocované. Časť z nich je zo systému neskôr vyradená, čo sa už v takýchto porovnaniach neprejaví. Na menšie trhy, ako je Slovensko, navyše lieky prirodzene prichádzajú s oneskorením. Ak by sa štatistika robila o rok neskôr, podiel liekov dostupných na Slovensku by vzrástol zo 17 % na 34 %. Ak by sa navyše za Slovensko použila rovnaká definícia dostupnosti ako v Česku, kde sa do nej započítavajú aj lieky podané na výnimku, dostupnosť by vzrástla na 44 %.
Niektoré lieky zrejme naozaj chýbajú, nie je však jasné, ktoré potrebujeme najviac. Bez jasného pomenovania priorít a cieľov navyše nebude možné v budúcnosti vyhodnotiť, či zvýšenie výdavkov splnilo účel. Priority by mohli byť stanovené napríklad podľa nenaplnenej medicínskej potreby stanovenej odborníkmi v danej terapeutickej oblasti.
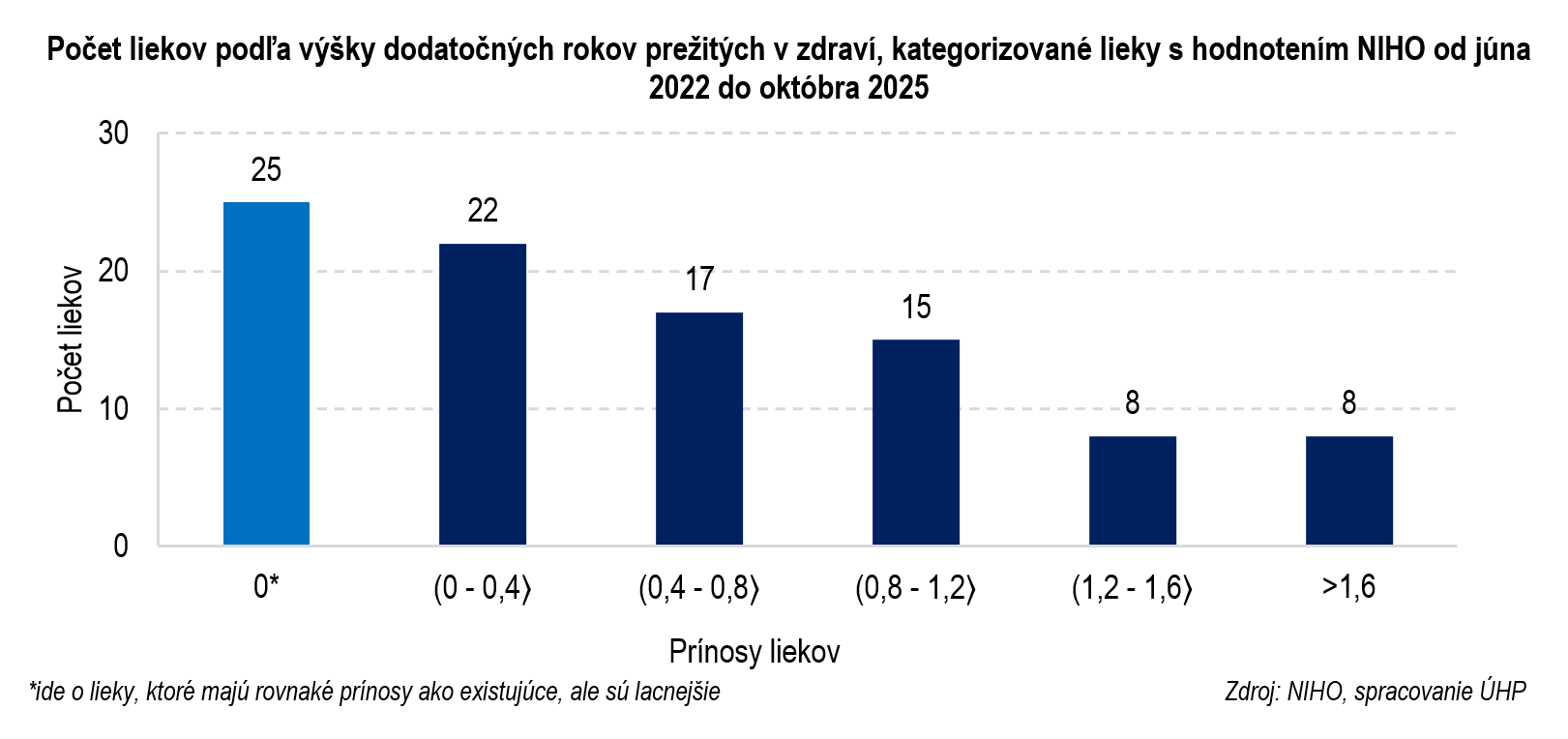
4. Nové inovatívne lieky v porovnaní s dostupnými bežne predlžujú život len o pár mesiacov
Vo verejnej diskusii sa poukazuje na nedostupnosť liekov, no nikdy sa nespomínajú ich prínosy. Z článkov prezentovaných v médiách môžu mať čitatelia dojem, že dané lieky zachránia život alebo úplne vyliečia chorobu. Väčšinou to tak nie je.
Prínos lieku sa meria v dodatočných zdravých rokoch života (QALY, z anglického Quality-Adjusted Life Years), pričom zohľadňuje nielen dĺžku prežívania, ale aj jeho kvalitu. Ak liek prinesie 1 dodatočné QALY, môže to znamenať, že predlžuje život o 1 rok v plnom zdraví (alebo 2 roky v polovičnom), oproti existujúcej liečbe. Nové inovatívne lieky, ktoré prišli na Slovensko v posledných rokoch predĺžia život v plnom zdraví v priemere o menej ako rok.
Len výnimočne sa totiž stáva, že príde na trh liek, ktorý zásadne zmení prognózu pacienta. Vývoj liekov je často proces trvajúci desaťročia, kedy každý ďalší inovatívny liek predĺži prežívanie v priemere o niekoľko mesiacov. Verejný tlak na rýchlu kategorizáciu bez ohľadu na prínosy však môže spôsobiť, že budeme platiť veľa aj za lieky ktoré pacientom pomáhajú len marginálne. Nemali by sme preto tlačiť na príchod akýchkoľvek liekov za každú cenu.
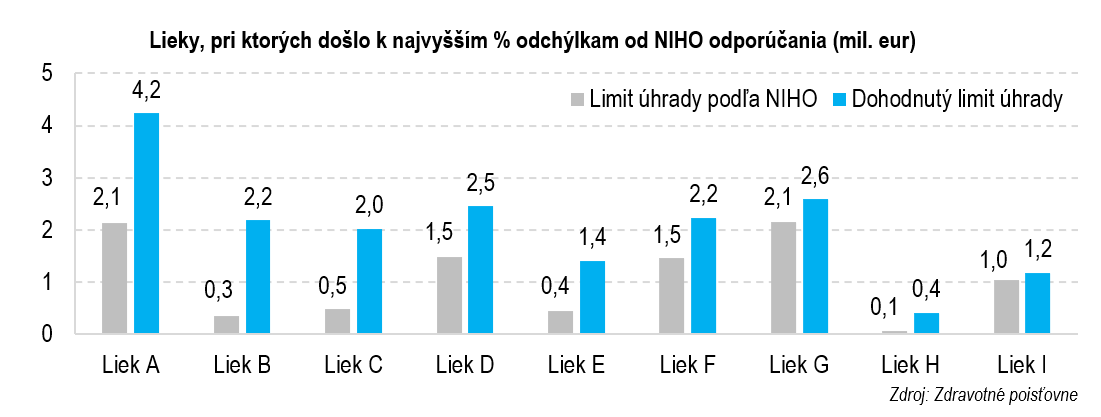
5. Slabé vyjednávanie cien v minulosti odobralo peniaze na ďalšie lieky
Za prínosy sa, prirodzene, platí. Aby sme však neplatili príliš veľa, je potrebné posúdiť, či náklady na liek zodpovedajú prínosom. Na Slovensku takéto hodnotenia vykonáva Národný inštitút pre hodnotu a technológie v zdravotníctve (NIHO). Aby bol liek nákladovo efektívny, v hodnoteniach sa často odporúča jeho nižšia cena prostredníctvom zľavy z oficiálnej ceny, ktorú by mal výrobca lieku poskytnúť. Konečná úhrada za lieky je následne výsledkom vyjednávania medzi ministerstvom zdravotníctva a výrobcami.
Hodnotenie nákladovej efektívnosti však nie je o suchom strážení nákladov. Jeho podstatou je čo najlepšie posúdiť, aké benefity a ktorým pacientom liek prináša. Štandardné hodnotenie NIHO má desiatky strán. Je v ňom obšírny opis zdravotného problému a postavenie skúmaného lieku v klinickej praxi, ako aj hodnotenie klinickej účinnosti a bezpečnosti pre pacientov. Na základe týchto všetkých informácií o prínosoch a rizikách sa vypočítava zodpovedajúca cena lieku.
Trvať na dodržaní nákladovej efektívnosti je pritom potrebné. Čím lacnejšiu úhradu sa podarí vyjednať pri jednom lieku, tým viac peňazí ostane na ďalšie. V praxi sa však MZ SR v minulosti odchýlilo od hodnotení NIHO až v polovici prípadov. Tieto lieky boli nakoniec zaradené s vyššou úhradou, podľa podkladov zdravotných poisťovní ide o desiatky percent. To v dlhodobom horizonte zvyšuje výdavky verejného zdravotného poistenia o 50 mil. eur ročne.
Odporúčania na udržateľné zvyšovanie dostupnosti účinných liekov a detailnejšiu analýzu k jednotlivým bodom môžete prečítať v zverejnenej revízii výdavkov tu: https://bit.ly/revizia_lieky
Autor: Peter Mandžák, expert analytik ÚHP